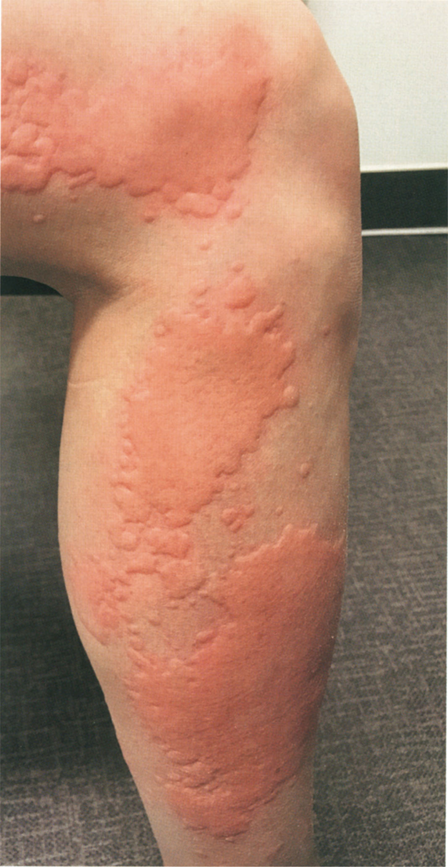
保湿剤は入浴後に塗るのがいいといわれています。
その理由は2つあるようです。
- 入浴後に皮膚の乾燥が進むのを予防
- 入浴で吸収した水分を閉じ込めるので保湿効果が高い
まず入浴洗浄によって皮膚表面の皮脂が取れるため、そのまま放置しておくと皮膚の乾燥が進みます。
そのため入浴後の保湿が勧められています。
もう一つの理由は入浴後は保湿効果が高いからです。
入浴後は皮膚が水分を吸収しており、直後に保湿剤を塗ることで、増加した水を捕らえ保湿効果がより高まるとされています。
これらは本当なのでしょうか。
論文を調べてみました。
Pediatr Dermatol. 26(3): 273, 2009 PMID: 19706087
アトピー性皮膚炎の小児5人が入浴(腕のみを10分間お湯に浸す)を行い、以下の4つのパターンで角質水分量の変化が調べられました。
- 入浴のみ
- 入浴直後に保湿剤使用
- 入浴30分後に保湿剤使用
- 入浴せずに保湿剤使用
入浴後は皮膚の乾燥が進む?
まず入浴後に皮膚の乾燥が進むかどうかを見てみます。
「入浴のみ」と「入浴直後に保湿剤を使用」を比較してみましょう。
入浴直後と90分後の角層水分量の変化を見てみます。
角質水分量の変化率(平均)
・入浴のみ:-13%
・入浴直後に保湿剤外用:+9%
このように入浴後に皮膚の乾燥が進んでしまうようですが、保湿剤を外用することで乾燥を予防することができています。
保湿剤は入浴直後が有効?
次に保湿剤の使用は入浴後なるべく早いほうがいいのかを見てみます。
「入浴直後に保湿剤を使用」と「入浴30分後に保湿剤を使用」を比較してみましょう。
保湿剤使用前と使用90分後の角層水分量の変化を見てみます。
角質水分量の変化率(平均)
・入浴直後に保湿剤外用:+9%
・入浴30分後に保湿剤外用:+9%
(有意差なし)
このように30分後でも水分量の変化は変わらず、必ずしも入浴直後である必要はなようです。
入浴中に吸収した水分を閉じ込める?
最後に入浴後に保湿剤を塗ると保湿効果が高いのかを見てみます。
「入浴を行わずに保湿剤を使用」と「入浴直後に保湿剤を使用」を比較してみましょう。
保湿剤使用前と使用90分後の角層水分量の変化を見てみます。
角質水分量の変化(平均)
・入浴なしで保湿剤外用:+86%
・入浴直後に保湿剤外用:+9%
(有意差なし)
このように入浴なしで保湿剤を使用したほうが保湿効果は高かったようです(ただし有意差はなし)。
つまり「入浴中に吸収した水分を閉じ込めて保湿効果アップ」というわけではないとわかります。
まとめ
入浴後は皮膚の乾燥が進むため、入浴後に保湿剤を外用したほうがよいと考えられます。
ただし入浴後は保湿効果が高いというわけではなさそうです。